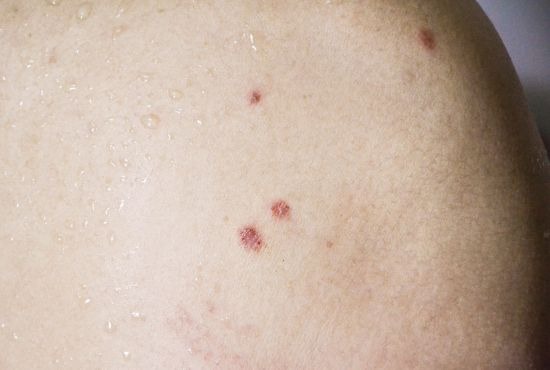
Démangeaisons de la peau ou prurit cutané : quand la peau envoie un signal d’alerte
Gratter, encore et encore. Un geste qui peut sembler anodin, mais qui cache souvent une souffrance invisible : celle de la peau. Les démangeaisons cutanées, aussi appelées prurit, touchent un grand nombre de personnes, enfants comme adultes, parfois de manière chronique, parfois par poussées. Elles peuvent être le signe d’un simple dessèchement de la peau, d’une allergie, ou révéler une véritable pathologie inflammatoire ou infectieuse.
Que sont exactement les démangeaisons de la peau ?
Le prurit cutané désigne une sensation désagréable qui provoque une envie irrépressible de se gratter. Il peut concerner tout le corps ou des zones bien définies : cuir chevelu, coudes, plis, organes génitaux, etc. Ce signal d’alerte envoyé par les terminaisons nerveuses de la peau est souvent lié à une inflammation, une réaction allergique, ou un dérèglement du système immunitaire.
Dans certains cas, les démangeaisons s’accompagnent de rougeurs, de plaques, de squames, voire de vésicules. Parfois, aucune lésion n’est visible, mais l’inconfort est bien réel.
Pourquoi ma peau me gratte-t-elle ?
Les causes sont nombreuses. Parmi les plus fréquentes, la sécheresse cutanée est une explication courante, notamment chez les seniors, les nourrissons ou lors de températures froides. Une peau très sèche a tendance à perdre sa fonction de barrière protectrice, ce qui facilite l’irritation et la pénétration d’allergènes.
Les affections cutanées inflammatoires comme l’eczéma atopique, le psoriasis ou la dermatite de contact sont également des sources fréquentes de grattage intense, parfois jusqu’au sang. Elles s’accompagnent souvent de plaques rouges, d’éruptions cutanées ou d’un épaississement de la peau.
Certaines infections, d’origine bactérienne, virale ou fongique, peuvent également provoquer des démangeaisons. C’est le cas de la gale, une maladie contagieuse due à un acarien qui creuse la peau, ou encore de certaines mycoses comme le pied d’athlète. L’herpès, la varicelle ou la pyodermite sont d’autres exemples d’affections infectieuses prurigineuses.
Il existe aussi des causes internes. Des troubles du foie (comme la cholestase hépatique), des maladies rénales, ou encore certains cancers peuvent entraîner un prurit généralisé sans lésions visibles. Certains médicaments, notamment les opioïdes, antibiotiques ou antihypertenseurs, peuvent également déclencher des démangeaisons comme effet secondaire.
Enfin, la dimension nerveuse ne doit pas être sous-estimée. Le stress, l’anxiété ou des troubles du comportement peuvent aggraver voire provoquer l’envie de se gratter.
Les signes à ne pas ignorer
Si la peau gratte de façon persistante, plusieurs signes doivent alerter. L’apparition de plaques rouges, de lésions de grattage, ou de croûtes peut indiquer une pathologie inflammatoire comme l’eczéma. Le suintement, la fièvre, ou une peau chaude au toucher peuvent révéler une infection cutanée nécessitant une prise en charge rapide.
Chez certaines personnes, les éruptions cutanées apparaissent après l’exposition à un allergène. Il peut s’agir de parfums, de certains vêtements, d’une lessive, de cosmétiques, ou même de la salive d’un animal. On parle alors de dermatite allergique ou d’eczéma de contact.
Chez les nourrissons, l’eczéma atopique est très fréquent. Il se manifeste souvent par des plaques sèches sur les joues, les bras ou le ventre. Chez l’adulte, cette pathologie chronique peut persister ou réapparaître à l’âge adulte.
Comment soulager les démangeaisons ?
Avant toute chose, éviter de se gratter reste essentiel. Ce réflexe naturel peut entraîner des lésions cutanées, des surinfections bactériennes et aggraver l’inconfort. Pour soulager les démangeaisons, plusieurs solutions existent.
L’hydratation quotidienne de la peau est la première mesure. L’application d’une crème hydratante, d’un baume émollient ou d’une lotion apaisante renforce la barrière cutanée. Ces produits sont particulièrement recommandés en cas de peau sèche ou atopique.
En cas de réaction allergique, des antihistaminiques peuvent être prescrits, par voie orale ou en application locale. Lorsque la cause est inflammatoire, comme dans le psoriasis ou l’eczéma, des crèmes à base de cortisone (ou corticoïdes topiques) sont souvent utilisées pour calmer les poussées. Attention cependant aux effets secondaires d’un usage prolongé.
Des traitements antifongiques ou antibiotiques peuvent être nécessaires si une infection est à l’origine du prurit. Dans certains cas sévères, des traitements plus lourds peuvent être envisagés sous contrôle dermatologique.
L’eau thermale, les bains à l’avoine colloïdale, ou certaines huiles végétales douces peuvent également apaiser les démangeaisons en complément.
Quand faut-il consulter un dermatologue ?
Il est essentiel de consulter un médecin ou un dermatologue si les démangeaisons :
- durent plus de deux semaines sans cause évidente,
- s’accompagnent de rougeurs persistantes, de lésions suintantes, de fièvre ou de douleurs,
- concernent les muqueuses ou les organes génitaux,
- perturbent le sommeil, le travail ou la qualité de vie.
Un examen clinique, complété si besoin par des analyses (prise de sang, tests allergiques ou biopsie), permet de déterminer la cause précise du prurit et de proposer un traitement adapté.
Prévenir les problèmes de peau au quotidien
Certaines habitudes permettent de réduire le risque de démangeaisons :
- utiliser des produits dermatologiques non irritants et sans parfum,
- éviter les bains trop chauds, privilégier les douches tièdes courtes,
- porter des vêtements amples en coton pour limiter les frottements,
- aérer son logement, limiter la poussière, les acariens et la transpiration excessive,
- bien hydrater la peau tous les jours, surtout après la douche.
L’alimentation, le stress, et certains médicaments peuvent aussi influencer l’état de la peau. Une attention particulière est recommandée chez les personnes souffrant de maladies inflammatoires chroniques, d’atopie, ou ayant des antécédents familiaux.